Несахарный диабет: симптомы и лечение
0
Несахарный диабет – довольно редкий недуг, связанный с нарушенным всасыванием жидкости почками. Это заболевание еще называют мочеизнурением, так как его развитие приводит к тому, что урина перестает концентрироваться и разведенная в большом количестве жидкости покидает организм.
Клиническая картина
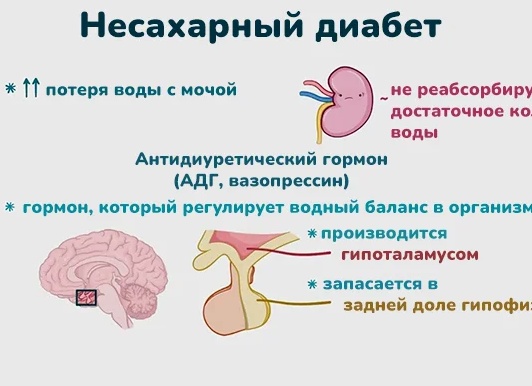
Несахарный диабет является хроническим заболеванием гипоталамо-гипофизарной системы. Развивается в связи с дефицитом в организме такого гормона, как вазопрессин. Заболевание может начаться внезапно либо развиться постепенно. К первичным признакам несахарного диабета относят повышенную жажду и частое мочеиспускание.
Несмотря на то что существует две похожих по названию патологии: сахарный и несахарный диабет, это совершенно две разные болезни. Однако некоторые симптомы частично могут совпадать. Их объединяют только некоторые признаки, но сами патологи вызваны совершенно разными нарушениями.
В организме функционирует сложная система, отвечающая за состав и объем жидкости. Почки при удалении лишней жидкости из организма образуют мочу, накапливающуюся в мочевом пузыре. Когда потребление воды уменьшается или происходит потеря веса, почки вырабатывают меньше мочи. В результате сохраняется жидкость в организме.
Гипоталамус – отдел головного мозга, который отвечает за работу эндокринной системы, участвует в выработке вазопрессина. При несахарном диабете вся жидкость выводится из организма. В результате получаются литры и десятки литров в сутки. Естественно, подобный процесс приводит к сильной жажде.
При этом в каждом пятом случае болезнь развивается как осложнение после нейрохирургического вмешательства.
Классификация
В современной эндокринологии несахарный диабет классифицируют в зависимости от уровня, на котором происходят нарушения.
Центральная или нейрогенная форма
Развивается в результате серьезных изменений в нервной системе, особенно в области гипоталамуса или гипофиза. Как правило, причина возникновения данного заболевания – проведенные операции по полному либо частичному удалению гипофиза после травм либо изменений воспалительной природы. В свою очередь, центральный тип заболевания может делиться на:
- Идиопатический. Является наследственным типом.
- Симптоматический. Развивается на фоне других болезней. Может быть как приобретённым, так и врождённым при некоторой мутации генов.
При длительном центральном несахарном диабете у пациента может образоваться почечная нечувствительность к искусственно вводимому гормону. Поэтому чем раньше будет начато лечение, тем будет благоприятнее прогноз.
Почечный или нефрогенный несахарный диабет
Данное заболевание связано с пониженной чувствительностью тканей почек к влиянию гормонов. Данный вид заболевания встречается достаточно редко. Причина патологии: или структурная неполноценность нефронов, или резистентность почечных рецепторов к гормону вазопрессину. Также может быть врождённым либо приобретённым.
В некоторых случаях встречается третья степень сахарного диабета, который поражает женщин в период вынашивания ребенка. Однако это очень редкое явление, которое происходит в результате разрушения гормонов ферментами образовавшейся плаценты. После рождения ребёнка несахарный диабет проходит.
Основные причины
Несахарный диабет начинает развиваться при недостатке антидиуретического гормона вазопрессина. Его вырабатывает гипоталамус. Он выполняет разнообразные функции, в том числе влияет на работу системы мочевыделения.
Есть ряд факторов, которые предрасполагают к развитию данного заболевания:
- болезни инфекционной природы, особенно вирусные;
- опухоли мозга;
- метастазы в области гипоталамуса;
- генетическая предрасположенность.
При идиопатической форме заболевания в организме пациента без видимой причины начинают вырабатываться антитела, которые уничтожают клетки, ответственные за выработку антидиуретического гормона. Почечный несахарный диабет может возникнуть в результате интоксикации организма различными химическими и медицинскими веществами.
Основная симптоматика
Заболевание может быть как у мужчин, так и у женщин в любом возрасте. Выраженность симптомов заболевания зависит от степени дефицита гормона. При его незначительном недостатке симптоматика слабо выражена. Нередко первые симптомы появляются у людей, которые побывали в условиях питьевого дефицита, например, в путешествиях, экспедициях либо после приема кортикостероидов.
К основным симптомам, которые проявляются при несахарном диабете, относят:
- обильное мочеиспускание;
- основной объем мочеиспускания – ночью;
- жажда;
- сухость кожных покровов, рвота, судороги;
- различные психические нарушения, например бессонница.
Даже если пациента ограничить в употреблении жидкости, моча всё равно будет выделяться в большом количестве. Это приведет к общему обезвоживанию организма. Кроме общих признаков, существует еще ряд симптомов:
- У мужчин. Мужчины болеют данным заболеванием так же часто, как и женщины. Но, согласно последним данным, всё чаще новые случаи несахарного диабета встречаются у молодых людей. Обычно заболевания диагностируют у пациентов в возрасте 10-30 лет. К основным симптомам относятся: недержание мочи, сильная жажда, снижение либидо, головная боль, потеря веса, шелушение кожи, обезвоживание.
- У женщин. Чаще всего данное заболевание развивается внезапно, сопровождается такими явлениями, как полиурия и полидипсия. Более развернутые клинические признаки включают в себя: плохой аппетит, уменьшение массы тела, снижение аппетита, боль в области желудка, тошнота и тяжесть, неустойчивость стула, изжога отрыжка, нарушение естественного менструального цикла. Также на наличие у женщин несахарного диабета могут указать такие признаки, как: снижение уровня калия в крови, увеличение суточного диуреза, повышение уровня натрия и кальция в крови.
- У детей. Отличия симптомов у взрослых пациентов и детей незначительны. Но в последнем случае возможны более яркие проявления данной патологии: снижение аппетита, учащенная рвота при приеме пищи, затрудненная дефекация, боль в суставах.
Как осуществляется диагностика?
Подобными патологиями занимается врач-эндокринолог. При первом посещении он проведет беседу, что позволит узнать, сколько воды вы выпиваете в сутки, есть ли проблемы с мочеиспусканием, какие-либо эндокринные патологии.
В типичных случаях диагностика не затруднена, поскольку основывается на:
- выраженной жажде;
- объеме суточной мочи – более 3 литров в день;
- повышенном содержании натрия;
- низкой относительной плотности мочи.
Также возможно проведение лабораторной диагностики. Она включает в себя:
- УЗИ почек;
- КТ мозга;
- проведении пробы Зимницкого;
- рентгенографию черепа;
- развернутый биохимический анализ крови.
Диагноз подтверждается на основании следующих данных: высокое содержание натрия, низкая относительная плотность мочи, высокий уровень осмолярной плазмы.
Как проходит лечение?
Первый шаг при несахарном диабете – устранение причины, которая могла спровоцировать подобное состояние. После этого рекомендуется принимать медикаментозные препараты в зависимости от формы заболевания.
Лечение центральной формы осуществляется в соответствии с тем, какое количество мочи теряет больной каждые сутки. Если это менее 4 л, лекарство не назначают. Есть несколько основных рекомендаций: потреблять как можно больше жидкости, придерживаться определенной диеты.
Когда пациент теряет более 4 литров жидкости в день, ему назначают препарат, работающий как вазопрессин или способствующий его активной выработке. Лучший вариант – препарат Минирин или его аналог Десмопрессин.
Особенности Минирина:
- подавляет выраженную симптоматику;
- на его дозировку не влияет возраст больного либо масса тела;
- дозировка всегда назначается в индивидуальном порядке;
- лечебный процесс начинается с минимальной дозы, но по мере необходимости ее могут увеличить;
- препарат принимают 3 раза в день.
Почечный несахарный диабет лечится посредством достаточного поступления жидкости. Если это не помогает, рекомендуются лекарственные препараты. Как правило, медики назначают средства, помогающие уменьшить объем выделяемой мочи. Одно из наиболее известных средств – Индапамид.
В ряде случаев в качестве вспомогательного лечения могут назначаться противовоспалительные препараты. Их назначение основывается на том, что такие средства обеспечивают снижение поступления определенных компонентов в мочевые канальцы нефрона. Однако только одной терапии с помощью медикаментов недостаточно для лечения несахарного диабета. Без коррекции питания эффективность лечения снижается.
Особенности питания при сахарном диабете
Поэтому в первую очередь желательно исключить поваренную соль. В сутки можно употреблять не более 5 г.
Кроме того, помните, что приправы или пряности также могут способствовать увеличению количества мочи. Поэтому их стоит ограничить. Есть несколько основных рекомендации по питанию:
- потреблять сухие фрукты, которые способствуют выработке внутреннего вазопрессина;
- отказаться от сладких блюд, алкогольных напитков, которые усиливают жажду;
- включить в свой рацион овощи, ягоды, фрукты, молочные и кисломолочные продукты.
Крайне важно, чтобы организм получал фосфор в необходимом количестве. Именно он помогает обеспечить полноценную работу головного мозга. Поэтому необходимо обязательно включить в рацион морепродукты и нежирную рыбу.
Пищу рекомендовано употреблять около 6-7 раз в сутки маленькими порциями.
В нашей статье мы расскажем про составление ежедневного меню для диабетиков.
Здесь вы подробнее узнаете про гестационный сахарный диабет, который возникает при беременности.
Более подробная памятка по профилактике сахарного диабета находится в данном материале.
Лечение с помощью народных средств
Согласно советам врачей, рецепты народной медицины помогут снизить чувство жажды, что, в свою очередь, облегчит состояние пациента.
Один из рецептов: возьмите 50 г сушеного корня лопуха, залейте 1 л воды, доведите до кипения. Настаивайте в течение суток в тёплом месте и принимайте трижды в сутки по 150 мл.
Ещё один рецепт: залейте 250 мл кипящей воды 20 г соцветий бузины, оставьте на несколько часов настаиваться. После этого профильтруйте, добавьте немного натурального меда, принимайте по 250 мл 3 раза в сутки.
Также для лечения несахарного диабета вам поможет грецкий орех. Приготовить отвар на его основе достаточно просто. Возьмите около 5-7 измельченных листьев грецкого ореха, залейте 250 мл воды и принимайте по одному стакану в сутки. Для улучшения деятельности клеток головного мозга принимается по 5 г гороховой муки каждый день.
Чтобы улучшить сон и снизить раздражительность, принимайте успокоительный сбор. Возьмите валериановый корень, пустырник, шиповник, перечную мяту, все смешайте в равных пропорциях. Затем одну столовую ложку сбора залейте 250 мл кипятка. Настаиваете 2-3 часа и принимайте по 70 мл 3 раза в сутки.
Для избавления от бессонницы возьмите в равных пропорциях корень валерианы, пустырника и тмина. 2 столовые ложки полученной смеси запарьте в 400 л кипящей воды, оставьте настаиваться в течение 5 часов. Отфильтруйте и принимайте по 125 мл состава во время нервного возбуждения.